Degenerative Gelenkerkrankungen - was passiert im Gelenk?
Degenerative Gelenkerkrankungen werden auch als "Abnutzungserscheinungen an den Gelenken" oder "Arthrose" bezeichnet. Bei gleichzeitig vorliegender Entzündung spricht man von einer "aktivierten Arthrose".
Mit zunehmendem Alter sinkt das Molekulargewicht der Hyaluronsäure-Moleküle, das die Elastizität der Gelenkschmiere und des Knorpels maßgeblich beeinflusst. Gleichzeitig sinkt der Wassergehalt, und die Gelenke werden nicht mehr so gut vor mechanischer Überlastung geschützt. Die ehemals spiegelglatte Oberfläche des Knorpels wird rauh. Wenn der nicht mehr ganz glatte Knorpel an seinem Gegenspieler auf der anderen Seite des Gelenks reibt, können sich kleine Knorpelpartikel loslösen. So werden die Knorpel direkt geschädigt - im Extremfall bis zum vollständigen Abbau der Knorpelschicht. Dann reiben die beiden Knochenenden bei Bewegung direkt aufeinander.
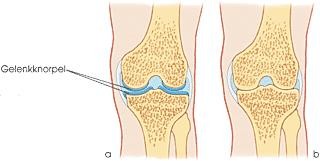
Gelenkentzündung
Gelenkentzündung – Folge von Gelenkschäden
Zusätzlich zur direkten Gelenkschädigung können die abgeschilferten, zunächst nur mikroskopisch kleinen Knorpelteilchen eine Entzündung bewirken: Die Gelenkkapsel reagiert mit der Freisetzung
bestimmter Entzündungszellen und -moleküle.
Diese wiederum haben folgende Wirkung:
|
|
stärkere Durchblutung des Gelenks |
|
|
erhöhte Produktion von Gelenkflüssigkeit |
|
|
Reizung von schmerzempfindlichen Nervenfasern in der inneren Gelenkkapsel. |
Das Hauptsymptom ist der Schmerz : Degenerative Gelenkerkrankungen machen sich zunächst mit einem Ziehen im Gelenk oder morgendlicher Steifigkeit des betroffenen Gelenks bemerkbar. In frühen Stadien treten Schmerzen nur bei Belastung auf und lassen bei fortgeführter Bewegung, z.B. bei längerem Gehen, nach wenigen Minuten wieder nach. Tritt eine Entzündung hinzu, zeigen sich die typischen Beschwerden der sogenannten aktivierten Arthrose: das Gelenk schmerzt, fühlt sich warm an und ist geschwollen. Die Beweglichkeit ist ein-geschränkt. Oft klingt die Entzündung auch ohne Behandlung ab.
Dies erklärt den meist schubweisen Verlauf der Arthrose: Phasen stärkerer Schmerzen und Bewegungseinschränkung wechseln sich mit Phasen geringer Schmerzhaftigkeit und guter Beweglichkeit ab. Je weiter die Abnutzungserscheinungen fortschreiten, desto rascher folgt eine Schmerzphase auf die andere. Schließlich bleibt der Schmerz andauernd bestehen.
Risikofaktoren
Von den "normalen", altersbedingten Abnutzungsvorgängen sind besonders die großen, krafttragenden Gelenke wie Knie- und Hüftgelenk sowie die Wirbelsäule betroffen. Daneben spielen aber weitere
Faktoren eine wesentliche Rolle dafür, ob und wann ein Mensch an einer Arthrose erkrankt. Neben einer gewissen erblichen Veranlagung sind es vor allem starke und unnatürliche Belastungen, die die
Gelenke frühzeitig und nachhaltig schädigen können:
|
|
Bei X- oder O-Beinen bewirkt allein das Körpergewicht eine Gelenkschädigung, da es auf bestimmte Gelenkpartien stärker auftrifft. Diese werden dann stärker und früher abgenutzt. |
|
|
Unterschiedlich lange Beine, starkes Übergewicht, nicht ganz glatt zusammengeheilte Knochenbrüche im Gelenkbereich, Bänderverletzungen, Entzündungen und Blutungen ins Gelenk begünstigen die Ausbildung einer Arthrose. |
|
|
Ebenso fördern übertriebene und anhaltend schwere Belastungen im Sport oder durch körperliche Arbeit die frühzeitige Entstehung von Abbauprozessen am Gelenk. |
Die Kniegelenksarthrose: Mit Abstand am häufigsten sind die Kniegelenke von einer Arthrose betroffen. Dies ist nicht verwunderlich, da sie beim Stehen, Laufen und vielen anderen Bewegungen die größte Last tragen müssen. Die ersten Krankheitszeichen treten oft schon im Alter von 50 Jahren auf.
Die Kniegelenksarthrose äußert sich zunächst mit eher uncharakteristischen Beschwerden, z.B.
Wetterfühligkeit. Später kommt es zu Schmerzen am Morgen nach dem Aufstehen und am Beginn einer Belastung. Vor allem beim Bergabgehen tun die Kniegelenke weh.
Im weiteren Verlauf nehmen die Beschwerden zu: Es kommt zu Flüssigkeitsansammlungen im Kniegelenk (Erguss), die Schmerzen bleiben auch in Ruhe und sogar nachts bestehen. Die Beweglichkeit nimmt
ab mit der Folge, dass auch die Oberschenkelmuskulatur immer schwächer wird. Schließlich kann das Knie kaum mehr bewegt werden.
Behandlungsmöglichkeiten bei Arthrose
Was kann man selbst tun?
Die Entstehung einer Arthrose im höheren Alter lässt sich nicht völlig verhindern. Dennoch kann man selbst mit angemessener Bewegung dazu beitragen, dass :
|
|
die Gelenke immer gut mit Nährstoffen versorgt werden |
|
|
die umliegenden Muskeln so trainiert werden, dass sie erste Anzeichen einer Arthrose auszugleichen vermögen. |


Geeignete Sportarten sind Schwimmen und Radfahren, da die Gelenke hierbei ohne Belastung durch das eigene Körpergewicht bewegt werden. Auch die Vermeidung von Übergewicht kann einer Arthrose vorbeugen.
Wichtig ist, bei ersten Beschwerden einen Arzt aufzusuchen. Dadurch kann z. B. der Ausgleich einer Beinlängendifferenz durch Einlagen oder orthopädische Schuhe ver-anlasst und einer vorzeitigen Gelenkabnützung vorgebeugt werden.
Physikalische Therapie - wichtiger Therapiebestandteil
Die physikalische Therapie spielt in der Behandlung der Arthrose eine wichtige Rolle, vor allem:
|
|
Krankengymnastik unter fachkundiger Anleitung |
|
|
Kühlung akut entzündeter Gelenke |
|
|
Wärmeanwendungen in der chronischen Phase. |
Medikamentöse Behandlung der Symptome :
Um akute Gelenkschmerzen zu lindern, verordnet der Arzt Schmerzmittel, die gleichzeitig die Entzündung im Gelenk zurückdrängen. Dies sind die sogenannten nichtsteroidalen Antirheumatika, zu denen
u.a. Acetylsalicylsäure (ASS 500 ), Ibuprofen (Ibu)und Diclofenac (Diclac) gehören. In
leichteren Fällen ist ihre Wirkung meist aus-reichend. Allerdings können bei dauerhafter Behandlung Nebenwirkungen auftreten, die von Magendrücken über
Magengeschwüre bis zu Nierenschädigungen reichen.
Bei akut schmerzhafter, entzündlicher Arthrose können Kortisonpräparate direkt in das betroffene Gelenk injiziert werden. Schmerzen, Gelenkschwellung und Entzündung bilden sich daraufhin rasch zurück. Jede Injektion in das Gelenk birgt jedoch das (geringe) Risiko einer Gelenkinfektion durch Einschleppung von Keimen.
Weitere Informationen zu Schmerzmittel siehe unter Medikamente .
Hyaluronsäureinjektion in das erkrankte Gelenk - greift bei der Ursache an
Als vielversprechender Behandlungsansatz hat sich die Injektion der körpereigenen Substanz Hyaluronsäure (Hyaluron ) in das erkrankte Gelenk erwiesen. Besonders bei der Kniegelenksarthrose konnte die Wirksamkeit an vielen Patienten nachgewiesen werden: Es kam zu einer raschen Besserung der Schmerzsymptomatik sowie der Beweglichkeit.
Darüber hinaus hat die injizierte Hyaluronsäure - im Gegensatz zu Kortison-präparaten - nachhaltig positive Wirkungen auf die natürliche Gelenkfunktion:
|
|
Hyaluron enthält sehr große Hyaluronsäure-Moleküle, wodurch die stoßdämpfende und schmierende Qualität der Gelenkschmiere merklich zunimmt. |
|
|
Nach der Injektion von Hyaluron bilden die Hyaluronsäure-Moleküle eine Schutz-schicht auf angegriffenen Knorpeloberflächen. Diese schützt vor Schäden durch Entzündungszellen und -moleküle. |
|
|
Die mit Hyaluron injizierten Hyaluronsäure-Moleküle werden in den Knorpel einge-lagert. Dieser kann wieder mehr Wasser speichern, erhält seine Elastizität und damit seine stoßdämpfende Funktion zurück. |
|
Wie wird Hyaluron angewandt? Den besten Behandlungserfolg erzielt man mit 3–5 Hyaluron - Injektionen in das betroffene Gelenk in einem Abstand von je einer Woche. Es können auch mehrere Gelenke gleichzeitig behandelt werden. Eine evtl. erforderliche, zusätzliche Behandlung mit schmerzlindernden Tabletten kann gleichzeitig durchgeführt werden.
Ist das Gelenk durch einen Erguß stark geschwollen, sollte zunächst der Erguß mit einer Spritze abgezogen und das Gelenk gekühlt und ruhiggestellt werden. Evtl. ist zunächst die Injektion eines Kortisonpräparats in das betroffene Gelenk angezeigt. Die Hyaluron -Injektion erfolgt dann zwei bis drei Tage später.
Da die mit Hyaluron injizierte Hyaluronsäure genau wie die körpereigene Hyaluronsäure aufgebaut ist, werden die Spritzen sehr gut vertragen. Hyaluron wird biotechnologisch (nicht gentechnisch) und nicht aus tierischen Produkten gewonnen, Verunreinigungen mit fremden Eiweißen und allergische Reaktionen sind nahezu ausgeschlossen. Allenfalls kann das Gelenk einige Minuten nach dem Spritzen warm werden und schmerzen. Hier schafft die Auflage eines Eisbeutels bzw. eines Kühlpacks zuverlässig Abhilfe.
Läßt die Wirkung einer Behandlungsserie mit Hyaluron nach einem halben bis einem Jahr nach, kann die Therapie wiederholt werden.

Medikamente zur Schmerztherapie:
In der heutigen Arbeitswelt muss jeder so gut wie möglich funktionieren. So ist es auch kein Wunder, dass Schmerzen als störend empfunden werden und so schnell wie möglich wieder verschwinden sollen.
In der Schmerztherapie haben sich verschiedene Medikamente bewährt, aber auch die Akupunktur und die Nervenstimulation sowie Körper- und Psychotherapien können Schmerzen lindern helfen.
Vor allem bei Kopfschmerzen greifen viele allzu schnell zu Schmerzmitteln, die sie von einem Kollegen oder rezeptfrei in der Apotheke erhalten. Es ist jedoch nicht ganz ungefährlich, sich selbst über längere Zeit mit rezeptfreien Medikamenten zu be-handeln. Wenn Sie gegen Ihre Kopfschmerzen z. B. häufiger Schmerzmittel oder Mittel einnehmen, in denen Koffein oder Substanzen enthalten sind, die die Durchblutung be-einflussen, kann allmählich ein Dauerkopfschmerz entstehen. Dann müssen Sie immer mehr Medikamente einnehmen - ein Teufelskreis ist entstanden. Im schlimmsten Fall können Sie die Schmerzen nur mit ärztlicher Hilfe und einem Medikamentenentzug loswerden.
Verschiedene Medikamente in der Schmerztherapie : Wenn Sie häufiger oder längerfristig unter Schmerzen leiden, sollten Sie sich von einem Arzt untersuchen und behandeln lassen, am Besten bei einem Schmerzspezialisten mit der Zusatzbezeichnung „spezielle Schmerztherapie“.
In der Schmerztherapie haben sich verschiedene Medikamente bewährt. Man unter-scheidet vier Gruppen:
1. Zu den gängigen Schmerzmitteln oder Analgetika) gehören die "peripheren" und die "zentral wirkenden" Substanzen.
|
2. Von den Psychopharmaka sind nur solche Medikamente sinnvoll, die normalerweise gegen Depressionen eingesetzt werden. Sie setzen an den Schaltstellen des Rückenmarks an, die bei vielen chronischen Schmerzen verändert sind. Da sie als alleinige Medikamente aber meist nicht ausreichen, werden sie häufig mit anderen Medikamenten kombiniert.
3. Antiepileptika verhindern, dass es zu sehr starken elektrischen Entladungen in den Nervenbahnen kommt.
4. Kortison hemmt die Bildung von Stoffen, die Entzündungen und Schmerzen auslösen, und trägt dazu bei, dass eingeklemmte Nerven abschwellen.
|
Kann sich der Körper an Medikamente gewöhnen?
Grundsätzlich gilt, dass nichtopioide Schmerzmittel wie Rheumamittel zu den harm-loseren Medikamenten zählen. Sie können aber einige Nebenwirkungen an Magen und Darm hervorrufen, z. B. Blutungen, und langfristig zu Nierenschäden führen.
Opioide Schmerzmittel sind hinsichtlich Organschäden harmloser, der Körper kann sich jedoch an einige Wirkstoffe gewöhnen, was möglicherweise eine körperliche Ab-hängigkeit zur Folge hat. Das Risiko kann man z.B. durch die Gabe von Retard-präparaten oder durch die Einnahme nach einem festen Zeitplan vermindern.
|
|
|
Einnahme nach einem festen Zeitplan
Bei heftigen Schmerzen müssen häufig starke opioide Schmerzmittel eingesetzt werden. Da diese Medikamente jedoch eine körperliche Abhängigkeit verursachen können, bevorzugt man stattdessen
Opioide mit Langzeitwirkung.
Wenn Sie diese sogenannten "retardierten" Medikamente oder Retardpräparate einnehmen, müssen Sie sich an einen festen Einnahmeplan halten. Welchen Rhythmus Sie einhalten müssen, erfahren Sie von Ihrem Arzt.
Es gibt Medikamente, von denen Sie die verordnete Dosis jeweils um 8 und um 20 Uhr einnehmen müssen. So führen Sie Ihrem Körper die Wirkstoffe regelmäßig zu. Sie können besser durchschlafen und wachen morgens erholt und ausgeruht auf. Der Schmerz wird gewissermaßen "vorbeugend" bekämpft - und nicht erst dann, wenn er auftritt.
|
Versuchen Sie, den Zeitplan einzuhalten. |
|
|
Probleme können auftreten, wenn... |
|
|
...Sie die Medikamente zu früh einnehmen. |
|
|
...Sie die Medikamente zu spät einnehmen. |
|
Sprechen Sie mit Ihrem Arzt, wenn Sie trotz der eingenommenen Medikamente Schmerzen haben!
|
|
|
Medikamente |
Beschwerden |
|
|
||
|
PERIPHER WIRKENDE / NICHTOPIOIDE SCHMERZMITTEL |
||
|
||
|
|
||
|
||
|
|
||
|
ZENTRAL WIRKENDE / OPIOIDE SCHMERZMITTEL |
||
|
||
|
|
||
|
||
|
|
||
|
PSYCHOPHARMAKA |
||
|
||
|
|
||
|
||
|
|
||
|
ANTIEPILEPTIKA |
||
|
||
|
|
||
|
KORTIKOIDE (Kortison) |
||
|
 Die Praxis Herbert Schmitt
Die Praxis Herbert Schmitt